Au Kenya, les femmes atteintes d’un cancer du sein subissent méfiance, stigmatisation et rejet

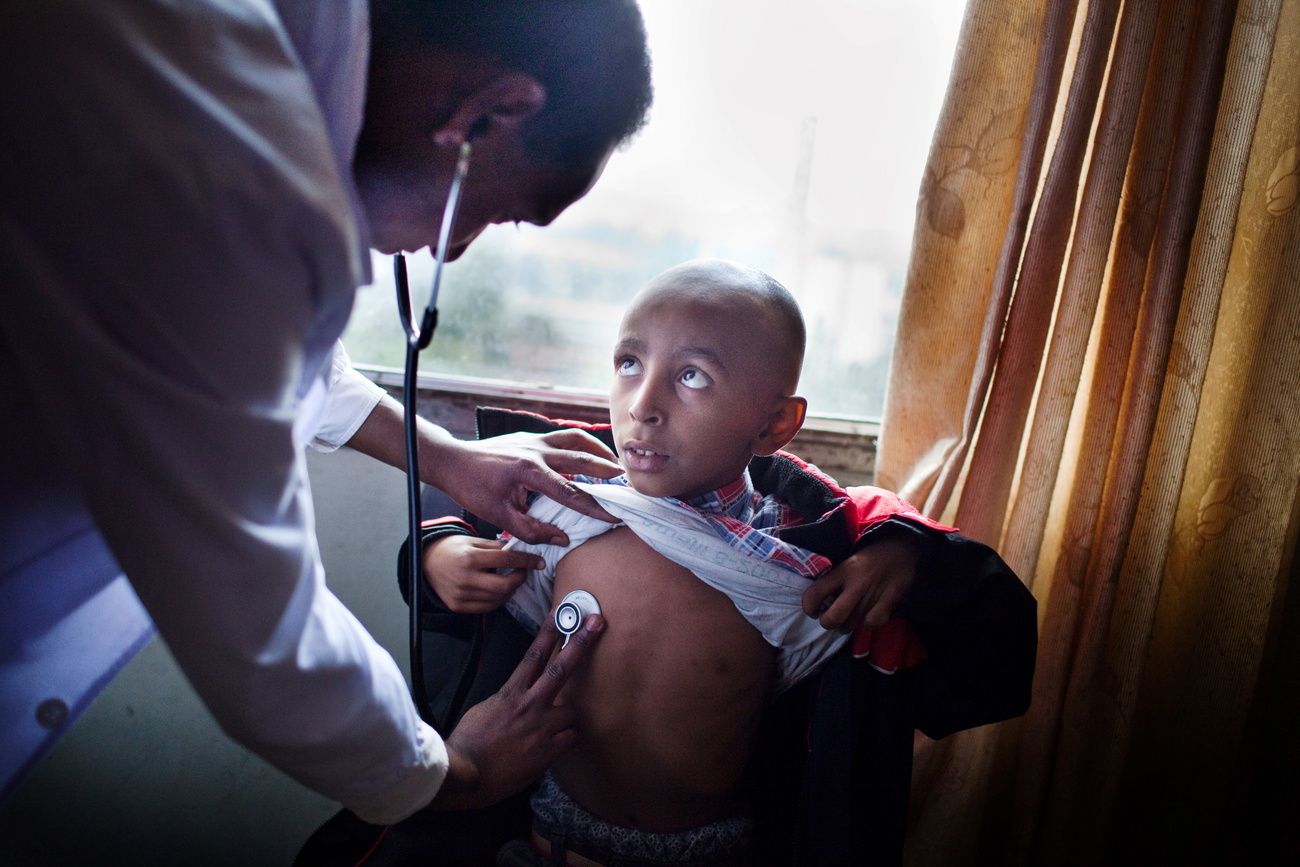
Lorsque Lucia Syokau Muli a appris à l’âge de 27 ans qu’elle avait un cancer du sein, personne dans sa communauté n’a arboré un ruban rose en signe de solidarité. Dans sa ville natale du sud-est du Kenya, le cancer ne suscite pas un élan de charité et de soutien, mais plutôt la peur, l’appréhension et le rejet.
«Les gens pensent que, si on s’occupe de vous, à la fin de la journée, vous mourrez. Alors ils vous négligent et vous ignorent pour que vous preniez soin de vous», explique Lucia, mère célibataire d’une petite fille de cinq ans. «C’est comme si j’avais été seule dans cette épreuve», confie-t-elle devant la porte violette de la clinique du comté de Makueni, à environ trois heures de route de Nairobi, la capitale du Kenya.
L’apparence chic et confiante de Lucia, avec son chemisier blanc impeccable et ses lunettes de soleil teintées, cache une lutte angoissante qui a débuté lorsque les médecins lui ont découvert une grosseur suspecte au sein droit lors d’un dépistage du cancer. Des examens complémentaires ont révélé que la jeune femme était atteinte d’un cancer du sein, qui plus est d’une forme grave de la pathologie appelée HER2 positif.
«J’étais dévastée. J’ai même eu envie de gifler le médecin. Je n’arrivais pas à y croire», raconte Lucia, qui n’avait jamais connu une personne atteinte d’un cancer. Au cours des deux dernières années, elle a enduré le stress physique et émotionnel de plusieurs séances de chimiothérapie, d’un mois de radiothérapie et d’une mastectomie douloureuse.
Le stress financier, qui pèse toujours sur elle, a été tout aussi traumatisant. Le Fonds national d’assurance maladie (NHIF), dont la cotisation mensuelle s’élève à 500 shillings kényans KES (4,07 francs suisses), a couvert la plupart de ses traitements. Toutefois, Lucia a dû vendre son canapé trois places adoré et quelques autres biens pour payer les tests de diagnostic qui ne sont pas couverts par le NHIF, ainsi que le transport et l’hébergement pour un mois de traitement à Nairobi.

Plus
Le chemin de croix des patientes du cancer au Kenya
Ce n’était que le début. Gavin Orangi, pharmacien spécialisé en oncologie qui dirige la clinique, lui a prescrit un médicament ciblé contre le cancer appelé trastuzumab, un anticorps monoclonal lancé par la société pharmaceutique bâloise Roche en 1998 sous le nom d’Herceptin. Approuvé par la Food and Drug Administration (FDA) américaine en 1998, ce produit attaque les récepteurs HER2 qui envoient des signaux de croissance aux cellules cancéreuses.
L’assurance ne couvre que quatre des 18 injections intraveineuses mensuelles recommandées, qui coûtent environ 70’000 à 120’000 KES (600 à 1100 francs) chacune, soit près du triple de ce que Lucia gagne dans un bon mois en vendant des vêtements de seconde main. Bien que ses revenus soient supérieurs au salaire moyen perçu par la population active du comté de Makueni, où 30% des gens vivent sous le seuil de pauvreté nationalLien externe d’environ 50 francs par mois, le coût des injections s’avère bien au-dessus de ses moyens. La jeune femme recherche désespérément une solution pour payer les quatorze cycles restants.
Le dilemme auquel Lucia est confrontée n’est que trop fréquent au Kenya. Le pays fait face à une augmentation rapide des cas de cancer du sein due à la génétiqueLien externe, aux changements de mode de vie et à l’amélioration du diagnostic après des années de concentration sur le VIH et d’autres maladies infectieuses. Des traitements tels que le trastuzumab, qui ont amélioré de façon spectaculaire la survie des femmes atteintes du cancer du sein dans les pays riches, demeurent, vingt-cinq ans plus tard, inaccessibles pour la plupart des patientes au Kenya.
Le cancer du sein est aujourd’hui le cancer le plus fréquent au Kenya, avec près de 7000 nouveaux cas par an. Or, il s’agit probablement d’une sous-estimation selon les médecins, car le dépistage est limité et il existe peu de registres des cancers solides. Alors que les taux de survie se sont considérablement améliorés dans les pays riches, au Kenya, le cancer du sein sonne toujours comme une sentence de mort.
Derniers rayons d’espoir
Tous les jeudis matin, une centaine de patientes s’entassent sur des bancs en bois, attendant pendant des heures et parfois toute la nuit les spécialistes du cancer du sein du centre anticancéreux Chandaria à Eldoret, une ville située à quelque 300 kilomètres au nord-ouest de Nairobi. Ce centre fait partie du «Moi Teaching and Referral Hospital», l’un des plus grands du pays.
La plupart des nouvelles patientes arrivent avec un cancer si avancé que la tumeur a pénétré la peau, formant une plaie apparente. Dans de nombreux cas, la maladie s’est propagée aux os, aux poumons ou à la colonne vertébrale, rendant la marche difficile.
«Il est très rare qu’une patiente vienne avec une petite boule», indique Lucy Najala Wabende, coordinatrice à la clinique, qui prépare un master de santé globale. «Beaucoup de personnes ne connaissent pas les symptômes et ignorent donc la présence d’une grosseur, ou elles cherchent l’aide d’un herboriste en raison de leurs croyances religieuses ou culturelles», explique-t-elle. Comme il s’agit de femmes, la situation est bien souvent plus difficile, car elles dépendent de leur mari quant à l’argent et au transport vers un hôpital. Tout cela entraîne des retards dans l’obtention d’un diagnostic exact.
Fait très inquiétant, de nombreuses femmes sont atteintes de formes graves de cancer du sein. Selon Lucy Najala Wabende, environ 30% des patientes de la clinique présentent une tumeur HER2 positive, alors que ce type particulier concerne 20% des cancers du sein dans le monde. Ces femmes affichent des niveaux de protéine HER2 supérieurs à la normale.
Quelque 95% des patientes HER2 positives qui fréquentent la clinique ont un cancer de stade IV. Cela signifie que la maladie s’est propagée à d’autres parties du corps.
Pour ces personnes, le trastuzumab représente l’une des dernières lueurs d’espoir. Diverses étudesLien externe montrent que ce médicament, associé à la chimiothérapie, permet de prolonger la vie de cinq ans ou plus pour de nombreuses patientes atteintes d’un cancer du sein auparavant incurable.
«Avant le trastuzumab, le cancer HER2 positif ne constituait qu’une mauvaise nouvelle», relève Benjamin Anderson, chirurgien spécialiste du cancer du sein qui dirige l’Initiative mondiale de l’OMS relative à la lutte contre cette maladie. «Le trastuzumab a changé la donne. Avec ce médicament, on obtient des résultats que l’on pensait impossibles par le passé», poursuit-il.
Le trastuzumab a été l’un des premiers traitements anticancéreux ciblant la cause sous-jacente de la croissance tumorale à être inscrit sur la liste modèle des médicaments essentiels de l’OMS en 2015, le considérant comme une base minimale de tout système de santé. Bien que des produits plus récents aient été lancés au cours de la dernière décennie, il reste la norme à l’échelle mondiale pour soigner la plupart des cancers du sein HER2 positifs.
Une longue attente
Lors de son lancement, le trastuzumab était «intouchable» en raison de son prix, souligne Nicholas Abinya. Cet oncologue à l’hôpital de Nairobi traite des patientes et patients atteints de cancer depuis plus de trente ans. Une poignée de médicaments biosimilaires approuvés par la FDA sont arrivés sur le marché depuis que les brevets de Roche sur l’Herceptin ont expiré il y a quelques années, mais les prix peinent à baisser. Au «Moi Teaching and Referral Hospital», le coût du trastuzumabLien externe se révèle neuf fois supérieur au revenu moyen des familles de l’ouest du Kenya.
Comme environ 70% de la population kényane ne bénéficie d’aucune forme d’assurance, de nombreuses femmes atteintes d’un cancer du sein ne commencent même pas le traitement, parce qu’elles ne peuvent tout simplement pas se le permettre. D’autres, comme Lucia, ne terminent que les cycles couverts par leur assurance. D’après une enquêteLien externe menée par Lucy Najala Wabende et ses collègues à la clinique, seulement 33% des patientes atteintes d’un cancer du sein HER2 positif ont suivi les 18 cycles de trastuzumab en 2020. Parmi elles, seule la moitié a suivi le schéma posologique recommandé.
«Une fois que les patientes ont épuisé leur droit aux prestations de l’assurance, nous ne les revoyons généralement pas», fait remarquer Naftali Busakhala. Ce médecin a dirigé la création du centre anticancéreux de «Moi Teaching and Referral Hospital» il y a près de dix ans. «Selon les études de modélisation, la plupart de ces patientes meurent», déplore-t-il. Beaucoup essaient de collecter des fonds, en demandant de l’argent à leurs proches, mais ce n’est pas viable, ajoute-t-il.
Le prix élevé du traitement constitue l’une des raisons pour lesquelles, dans tout le Kenya, le cancer a acquis la réputation d’être le chemin le plus rapide vers la pauvreté. Il explique également pourquoi les patientes sont confrontées à tant de stigmatisation et de rejet de la part de leurs communautés, d’après les médecins.
Plus
Est-ce la fin de la médecine abordable?
Roche a signé au mois de juin un accord de cinq ans avec le ministère de la Santé pour fournir l’Herceptin (trastuzumab) à un prix qui, selon le NHIF, lui permettra de couvrir la totalité des 18 cycles requis. Ni Roche ni le ministère de la Santé n’ont dévoilé le coût du traitement, mais les médecins ont laissé entendre qu’il était inférieur à 60’000 KES (500 francs), soit un peu moins que le taux du marché.

L’accord porte sur une formulation sous-cutanée qui peut être administrée en une injection de cinq minutes plutôt qu’en une perfusion de quatre à cinq heures, ce qui permet de gagner du temps et de l’argent. Mais, cinq mois plus tard, les discussions sur la mise en œuvre sont toujours en cours, selon les médecins. Il n’y a par ailleurs pas de fabricants de biosimilaires pour rivaliser sur le prix.
Décisions de vie ou de mort
La situation du Kenya n’est pas unique, affirme Benjamin Anderson, de l’OMS: «Ne pas terminer le traitement en raison du coût est le problème numéro un que nous constatons dans les pays à revenu faible ou intermédiaire. C’est la pire des situations: les patientes subissent les effets secondaires sans bénéficier des avantages cliniques.»
Cela laisse les médecins face à des décisions angoissantes de vie ou de mort: elles et ils savent qu’il existe un traitement qui peut sauver la vie, mais le payer plongera la patiente dans la pauvreté.
«Lorsque l’assurance ne paie que quatre cycles de traitement, qu’êtes-vous censé faire?», interroge l’oncologue Jackline Majuma Makokha, qui travaille dans un hôpital de l’ouest du Kenya. «C’est un dilemme moral et cela nous brise le cœur en tant que médecins.»
Gavin Orangi ajoute que le prix élevé crée des problèmes de disponibilité, car les petites cliniques comme celle de Makueni, dont le budget est limité, ne peuvent acheter que quelques cycles à la fois jusqu’à ce qu’elles soient remboursées par les assurances ou les patientes.

Lucia a réussi à convaincre un ami de lui permettre de se faire passer pour sa femme pour obtenir quatre autres cycles d’Herceptin (trastuzumab). Elle a ensuite dû attendre pendant des mois le prochain cycle couvert par l’assurance, qui a débuté en août. Mais après deux cycles de traitement, elle a appris que la clinique de Makueni était à court de produits et qu’elle devait reporter sa prochaine perfusion. Si Lucia se porte bien actuellement, on ignore les conséquences de ces interruptions de traitement à plus long terme.
Pourquoi nous avons choisi de traiter ce sujet
Le traitement du cancer et d’autres maladies génétiques a fait l’objet d’incroyables innovations qui améliorent la survie et la qualité de vie de nombreuses personnes. Cependant, la plupart des pays du monde n’en bénéficient pas. Nous avons voulu comprendre pourquoi et ce qui est fait pour que tout le monde ait accès à des traitements qui peuvent sauver des vies.
Comment nous avons trouvé nos sources
Nous veillons à ce que tous nos articles soient équilibrés. Cela signifie que tous les faits et positions pertinents sont pris en compte lors de la sélection des sources pour analyser un sujet. Dans ce cas, nous avons contacté des organisations mondiales de santé ayant des projets au Kenya pour obtenir des suggestions de spécialistes, nous nous sommes entretenus avec les plus grandes entreprises pharmaceutiques à Bâle et au Kenya, et nous avons travaillé avec un journaliste local pour identifier les responsables gouvernementaux, les hôpitaux et les associations de malades qui influencent le débat et créent un espace où les patient-es peuvent partager leurs expériences. Nous nous sommes rendus au Kenya pour obtenir des témoignages de première main sur le sujet, et pour faire nos propres observations sur les problèmes.
Traduit de l’anglais par Zélie Schaller

En conformité avec les normes du JTI
Plus: SWI swissinfo.ch certifiée par la Journalism Trust Initiative











Vous pouvez trouver un aperçu des conversations en cours avec nos journalistes ici. Rejoignez-nous !
Si vous souhaitez entamer une conversation sur un sujet abordé dans cet article ou si vous voulez signaler des erreurs factuelles, envoyez-nous un courriel à french@swissinfo.ch.