Chloroquin im Kampf gegen Coronavirus kein Wundermittel
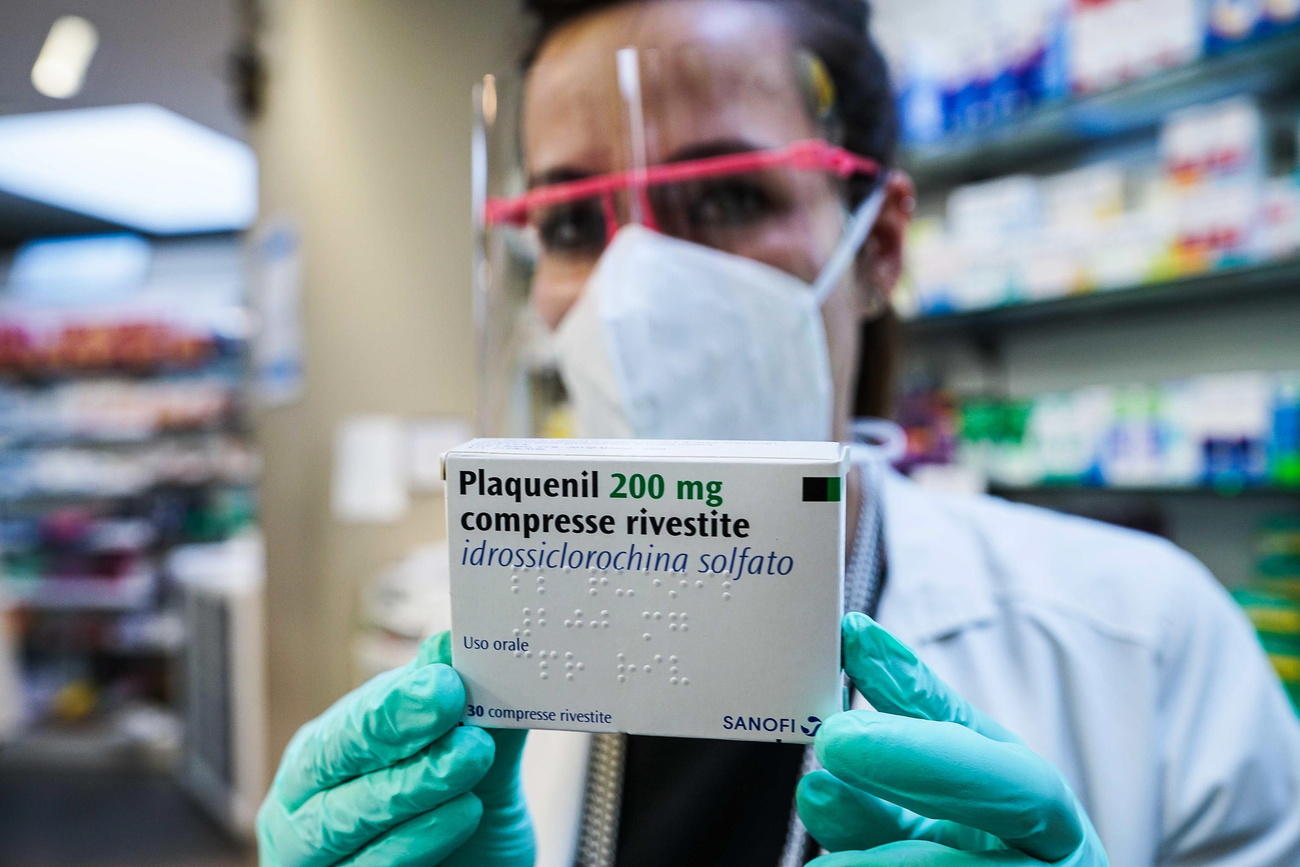
Chloroquin, vom französischen Infektiologen Didier Raoult als Wundermittel gegen Covid-19 angepriesen, ist nach der Veröffentlichung enttäuschender Test-Ergebnisse in Ungnade gefallen. Schweizer Spitäler, die das Medikament eingesetzt hatten, revidierten ihre Praxis, sind aber der Meinung, dass sie keinen Fehler gemacht haben.
Die Schweiz hat, anders als Frankreich in Didier Raoult, keinen Chloroquin-Fürsprecher. Der umstrittene und exzentrische Professor machte das Molekül berühmt, pries es als Wundermittel gegen Covid-19 an. Und US-Präsident Donald Trump, der sich zum Apostel dieses Medikaments machte und zuletzt sagte, er habe es prophylaktisch selbst eingenommen, gab der höchst emotionalen Debatte weiter Auftrieb.
Seit der Veröffentlichung einer grossen Studie in der angesehenen medizinischen Fachzeitschrift «The Lancet» am 22. Mai wurde der Mythos jedoch entlarvt: Die Studie kam zum Schluss, weder Chloroquin noch sein Derivat Hydroxychloroquin hätten bei «Patienten mit Covid-19 Nutzen» gezeigt, möglicherweise erhöhten die Moleküle sogar das Risiko von Tod und Herzrhythmusstörungen.
Schweizer Spitäler überprüfen Praxis
Mitten in der Krise hatte in der Schweiz jedes Spital seine eigene Praxis im Umgang mit diesen Medikamenten, wie aus Daten der Sendung 36,9°Externer Link des Westschweizer Radio und Fernsehens (RTS) hervorgeht. In einigen Spitälern wurde schnell darauf verzichtet, Chloroquin zu verschreiben, so zum Beispiel in Zürich und Bern, während es in Basel fast allen Covid-19-Patienten verabreicht wurde. Im Universitätsspital Genf (HUG) und im Universitätsspital in Lausanne (CHUV) schätzt man, dass das Medikament 20 bis 30% der mit dem Coronavirus infizierten Patient*innen verabreicht wurde.
Mitte Mai gab es ein Umdenken. Noch vor der im Fachjournal The Lancet veröffentlichten Studie vereinheitlichten die grossen Spitäler, mit Ausnahme von Zürich, ihre Praxis und beschlossen, Chloroquin nicht mehr zur Behandlung von Covid-19 einzusetzen, ausser bei Patienten und Patientinnen in kontrollierten klinischen Studien.
«Das HUG hatte seine Empfehlungen nach den Ergebnissen klinischer Studien revidiert, die in anerkannten Fachzeitschriften (NEJM, Jama, BMJ) veröffentlicht wurden und alle zum Schluss gekommen waren, dass sich kein Nutzen» nachweisen lasse, sagt Caroline Samer, klinische Pharmakologin und Abteilungsleiterin am HUG.
Ein Grossteil der Spitäler in der Schweiz nehmen an der umfassenden Studie der Weltgesundheits-Organisation (WHO) mit dem Namen Solidarity teil, in der mehrere Medikamente getestet werden. Die jüngsten Veröffentlichungen veranlassten die WHO allerdings dazu, die klinischen Studien mit Hydroxychloroquin «vorübergehend» auszusetzen.
Zu grosse Eile in der Hoffnung?
Hatten sich die Schweizer Spitäler zu schnell auf einen Stoff gestürzt, der zum Star der Gesundheitskrise geworden war? «Wir waren immer vorsichtig und kritisch, wenn es um seine Verwendung ging. Wir hatten keine Gewissheit. Wir sind eine Wette eingegangen. Heute könnte ich sagen, dass wir das Mittel wohl zu oft benutzt haben, aber das wäre etwas zu einfach», sagt Oriol Manuel, Assistenzarzt in der Abteilung für Infektionskrankheiten am CHUV.
«Hätten wir kein Chloroquin verabreicht und eine Studie hätte gezeigt, dass es wirksam ist, hätte man uns dafür kritisiert, es nicht früh genug eingesetzt zu haben»
Nicolas Müller, Schweizerische Gesellschaft für Infektiologie
Da täglich Hunderte von infizierten Patienten und Patientinnen neu ins Spital kamen und die Zahl der Todesfälle überall zunahm, mussten die Ärzte Risiken und Nutzen der Behandlung mit diesem Mittel abwägen. «In der Notsituation im März kippte die Waage zugunsten seiner Verschreibung. Jetzt hat sich die Situation gewendet», sagt Manuel.
Er weist auch darauf hin, dass die Ärzte kein wirkliches Neuland betreten hätten: «In Afrika wurden Millionen Dosen von Chloroquin zur Behandlung von Malaria verabreicht. Wir wissen also eine Menge über das Medikament und seine Nebenwirkungen.»
Und am HUG erklärt Caroline Samer: «Unter Berücksichtigung der uns damals vorliegenden Erkenntnisse verschrieben wir Chloroquin an ausgewählte Patienten, die keine Kontraindikationen aufwiesen, wie z.B. das Risiko einer Herzerkrankung.»
Die Verschreibung war ein «Off-label-use»: Das Medikament wurde für eine Anwendung genutzt, die ausserhalb der von Swissmedic in der Schweiz anerkannten Indikationen liegt. Diese Art von Verwendung impliziert die Verantwortung des Verschreibenden, zudem muss der Patient informiert sein und seine Zustimmung gegeben haben.
>> Die Chefärztin der HIV-Abteilung des Dienstes für Infektionskrankheiten des HUG, Alexandra Calmy, sagte in der Nachrichtensendung 19.30 Uhr des Westschweizer Fernsehens RTS, «der Stern von Chloroquin ist verblasst. Für hospitalisierte Patienten ist diese Wette wahrscheinlich verloren» (Beitrag auf Französisch).
Seit der Veröffentlichung der neuesten Daten empfiehlt die Schweizerische Gesellschaft für Infektiologie die Verwendung von Hydroxychloroquin bei der Behandlung von Patienten mit Covid-19 nicht mehr und wird ihre Empfehlungen entsprechend revidieren.
Ihr Präsident, Dr. Nicolas Müller, erinnert daran, dass Chloroquin nur eine Option unter anderen war. «Es gibt bisher keine zugelassene konventionelle Therapie für die Behandlung von Covid-19. Daher werden in der Versuchsphase mehrere Medikamente eingesetzt», betont er.
Es ist jedoch schwierig, mit den Erwartungen umzugehen, wenn sich die Debatte über ein Medikament inmitten einer Pandemie erhitzt. «Hätten wir kein Chloroquin verabreicht und eine Studie hätte gezeigt, dass es wirksam ist, hätte man uns dafür kritisiert, es nicht früh genug eingesetzt zu haben», sagt Müller.

Wenn Emotionalität die Medizin beeinflusst
Die Debatte um Chloroquin im Kampf gegen Covid-19 findet jedoch nicht nur in medizinischen Kreisen statt. So richtig entbrannt war sie Ende Februar, als der französische Professor Didier Raoult verschiedene Studien veröffentlichte, die seinen Angaben zufolge die Wirksamkeit von Hydroxychloroquin in Verbindung mit einem Antibiotikum, Azithromycin, zeigten.
«Politiker, die potenziell gefährliche Medikamente anpreisen, helfen uns nicht.»
Caroline Samer, klinische Pharmakologin am HUG
Politiker wie US-Präsident Donald Trump und der brasilianische Präsident Jair Bolsonaro priesen das Medikament seither mehrmals an. Über die wissenschaftlichen Beweise hinaus hat praktisch jeder und jede seine/ihre Meinung und gibt sie ab.
In der Schweiz finden die Ärzte, sie seien von der Intensität der Debatte verschont geblieben und hätten ziemlich in Ruhe arbeiten können. «Wir haben in der Schweiz keinen Professor Raoult. In einigen Ländern führte sein Werben dazu, dass das Verschreiben des Mittels eine emotionale Frage wurde, was unangemessen ist», sagt CHUV-Arzt Oriol Manuel.
Seiner Ansicht nach ist vor allem die Art und Weise, wie Raoult seine Ergebnisse präsentierte, problematisch: «Er hätte bescheidener und objektiver sein sollen, aber ich glaube nicht, dass dies ein Merkmal seiner Persönlichkeit ist», sagt Oriol Manuel.
Wenn die Politik versucht, sich in den Bereich der Medizin einzumischen, wird es geradezu beunruhigend. Caroline Samer erinnert daran, dass die Medizin ein komplexes Gebiet ist. «Jeder Patient ist einzigartig. Wir müssen lernen, mit Unsicherheiten umzugehen und begründete Entscheidungen zu treffen, die nicht auf Emotionen beruhen. Politiker, die potenziell gefährliche Medikamente anpreisen, helfen uns dabei nicht.»
(Übertragung aus dem Französischen: Rita Emch)

In Übereinstimmung mit den JTI-Standards












Einen Überblick über die laufenden Debatten mit unseren Journalisten finden Sie hier. Machen Sie mit!
Wenn Sie eine Debatte über ein in diesem Artikel angesprochenes Thema beginnen oder sachliche Fehler melden möchten, senden Sie uns bitte eine E-Mail an german@swissinfo.ch