Das Ende der bezahlbaren Medizin
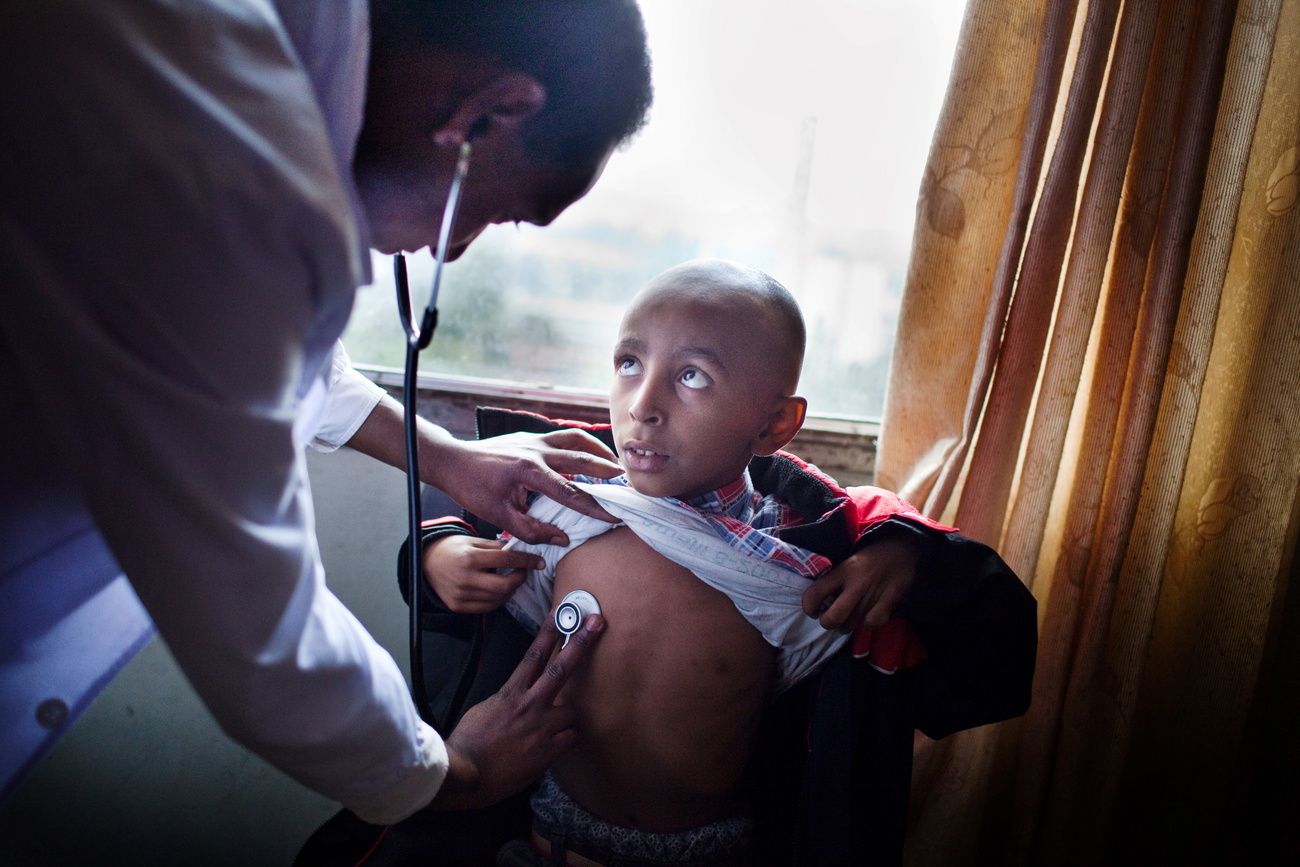
Dank einer Flut neuer Medikamente können viele Krebsarten und genetische Krankheiten geheilt werden. Doch die Therapien bleiben für die meisten Menschen unerschwinglich.
Einem Team von US-Krebsforscher:innen gelang vor rund zehn Jahren Erstaunliches: Sie entnahmen einem sechsjährigen Mädchen, das an akuter lymphatischer Leukämie erkrankt war, weisse Blutkörperchen, die Teil des Immunsystems sind. Sie programmierten die Zellen so um, dass sie den Krebs bekämpfen konnten und injizierten sie anschliessend der Sechsjährigen, die bereits mehrere Rückfälle erlitten hatte. Das Mädchen erwachte einige Tage später aus dem Koma und wurde für krebsfrei erklärt.
Dieser Artikel ist Teil einer Serie von Berichten über das Dilemma, in dem sich Regierungen, Spitäler und Patient:innen befinden, wenn es um die Erschwinglichkeit neuer, teurer Behandlungen für Krebs und andere lebensbedrohliche genetische Krankheiten geht. Einen Monat lang werden wir ein Mal pro Woche einen neuen Artikel zu diesem Thema veröffentlichen. Alle Beiträge der Serie finden Sie hier.
Die Behandlung, die dieses Beinahe-Wunder ermöglichte, war Tisagenlecleucel. Dies ist eine Immuntherapie, die von der Schweizer Firma Novartis mitentwickelt wurde und heute unter dem Namen Kymriah vertrieben wird. Es war die erste CAR-T-Therapie (Chimeric Antigen Receptor), die 2017 von den US-Behörden zugelassen wurde und den Beginn einer neuen Ära der Krebsheilung einläutete. Doch noch während Ärzt:innen und Patient:innen den Durchbruch feierten, bereiteten sich die Krankenversicherer auf die finanziellen Folgen vor. Der Preis, den Novartis für eine einzige Infusion festsetzte, betrug 475’000 US-Dollar.
Krebsmedikamente, die 200’000 Dollar oder mehr pro Jahr kosten, sind nicht ungewöhnlich. Die Zahl neuer Therapien und ihre Preise sind in den letzten Jahren sprunghaft angestiegen. Dieser Trend wird sich fortsetzen, weil grosse Pharmakonzerne wie Novartis innovativen, «hochwertigen Medikamenten» mit einem Umsatzpotenzial von mehreren Milliarden Dollar den Vorzug geben. Sie gehen davon aus, dass ihre lebensverändernden oder sogar lebensrettenden Eigenschaften die Nachfrage trotz der hohen Kosten ankurbeln werden.
Die steigenden Preise belasten jedoch Gesundheitssysteme und Patient:innen weltweit. Besonders gravierend sind die Auswirkungen in Ländern mit begrenzten Ressourcen, in denen die Kosten für ein einziges Medikament ganze Gesundheitsbudgets verschlingen kann und wo der Versicherungsschutz noch in den Kinderschuhen steckt.
«Wenn ich ein teures Medikament für einen Patienten kaufe, habe ich fast mein gesamtes Budget aufgebraucht», sagt Gavin Orangi, ein Onkologie-Apotheker, der eine Krebsklinik im Osten Kenias leitet. «Das bringt einen schon ins Grübeln.»
Mehr
Die höhere Lebenserwartung und die veränderten Lebensgewohnheiten haben in vielen Entwicklungsländern zu einem sprunghaften Anstieg der Krebserkrankungen geführt. Die Überlebensraten sind dabei deutlich niedriger als in Industrieländern. Von den 10 Millionen Krebstoten im Jahr 2020 entfallen nach Angaben der Weltgesundheitsorganisation (WHO) rund 70% auf Staaten mit niedrigem und mittlerem Einkommen. Während in der Schweiz etwa 85% der krebskranken Kinder geheilt werden, sind es in Afrika nur 20%.
Expert:innen warnen davor, dass die steigenden Preise die Kluft noch weiter vergrössern werden. «Es ist ein sehr zweischneidiges Schwert», sagt André Ilbawi, ein in den USA ausgebildeter Onkologie-Chirurg, der bei der WHO die Abteilung Krebsbekämpfung leitet. «Es werden zwar unglaubliche Fortschritte in der Medizin gemacht, doch ein grosser Teil der Bevölkerung hat nichts davon. Viele Menschen können sich am Ende ihres Lebens nicht einmal eine Schmerzbehandlung leisten. Das ist eine grobe Ungerechtigkeit.»
Jedem sein Medikament
Wissenschaftliche Durchbrüche heizen den Markt an. Dies gilt insbesondere für Durchbrüche bei den Erkenntnissen über die Fähigkeit des Immunsystems, Krankheiten zu bekämpfen und im Hinblick auf die genetische Beschaffenheit von Krankheiten, die einst als unheilbar galten. Immer neue Medikamente und Therapien werden angeboten.
Der Trend startete in den 1990er-Jahren. Gewisse Behandlungen verbesserten die Überlebensraten von Erkrankten drastisch, zum Beispiel das Brustkrebsmedikament Trastuzumab, das von Roche unter dem Namen Herceptin vertrieben wird oder das Leukämiemedikament Imatinib, das von Novartis unter dem Namen Gleevec verkauft wird. Die Wirkstoffe zielen auf das Gen oder das Protein ab, das Krebszellen zu unkontrolliertem Wachstum veranlasst.
Checkpoint-Inhibitoren, eine Form der Immuntherapie, die die Krebsbekämpfungskräfte des Immunsystems freisetzt, gehören zu den jüngsten Fortschritten. Seit 2011 wurden etwa 10 Checkpoint-Inhibitoren von den amerikanischen oder europäischen Behörden zugelassen. Zelltherapien wie Kymriah gehen noch einen Schritt weiter, indem sie das Immunsystem durch Gentechnik neu aktivieren. Etwa sieben Zelltherapien wurden bereits zugelassen, und weitere 300 klinische Versuche laufen.
Dank wissenschaftlicher Fortschritte konnten Forscher:innen genetische Karten von Tumoren erstellen und einzelne Patient:innen oder Gruppen identifizieren, die mit grösserer Wahrscheinlichkeit auf eine Behandlung mit bestimmten Medikamenten ansprechen. «Viele Patienten werden eine individuelle Behandlung erhalten, die sich auf ihr genetisches Profil und ihre Immunreaktion stützt «, sagt Olivier Michielin, Leiter der Onkologie am Universitätsspital Genf.
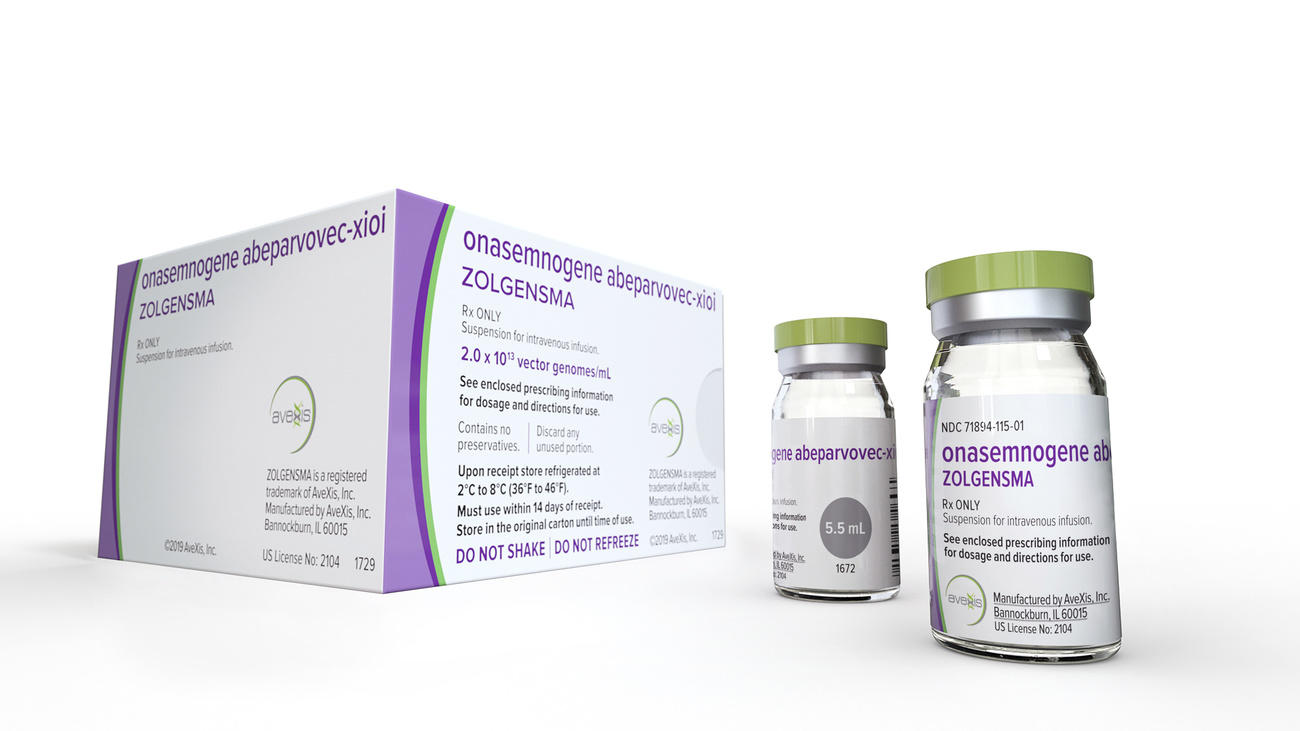
Mehr
Wie kann ein Medikament 2,1 Mio. Franken kosten?
Neue Technologien wie mRNA, die auch für Covid-19-Impfstoffe verwendet wird, eröffnen die Aussicht auf personalisierte Krebsimpfstoffe. Zugleich zeichnen sich Gentherapien ab, die ein fehlendes oder nicht funktionierendes Gen durch ein normales ersetzen können. Diese bieten Hoffnung auf eine langfristige Heilung von Krebs und Erbkrankheiten wie Sichelzellanämie. Bis 2030 werden mehr als 60 neue Gentherapien erwartet, etwa zwei Drittel der klinischen Gentherapietests zielen auf Krebs ab.
Diese Durchbrüche haben zu einem sprunghaften Anstieg der Zahl neuer Behandlungen geführt. Gemäss dem Gesundheits-Analysedienst IQVIA wurden in den letzten 20 Jahren weltweit 215 Krebsmedikamente auf den Markt gebracht, fast die Hälfte davon in den letzten fünf Jahren.
Doch die Innovationen haben ihren Preis. Im vergangenen Jahr stiegen die weltweiten Ausgaben für Krebsmedikamente – von Regierungen, Krankenversicherungen und Patient:innen – um 12% auf einen Rekordwert von 185 Milliarden Dollar. Im Jahr 2026 könnten sie laut dem IQVIA-Bericht Oncology Trends 300 Milliarden Dollar erreichen. In der Schweiz stiegen die jährlichen Staatsausgaben für Krebsmedikamente von 2014 bis 2019 um 54% auf 931 Millionen Franken, wie eine Untersuchung des öffentlich-rechtlichen Schweizer Fernsehens RTS ergab.
Während die steigenden Krebsfälle und der Medikamentenverbrauch einen Teil dieses Trends erklären, darf der Preis nicht vergessen werden. Ein WHO-Bericht von 2018 zeigt, dass die Wachstumsrate der Ausgaben deutlich über derjenigen der Neuerkrankungen liegt.
Es ist klar, warum Pharmakonzerne so sehr auf die Onkologie fokussiert sind. Von 2010 bis 2019 haben sich die Umsätze der zehn grössten Pharmaunternehmen mit Krebsmedikamenten von 52,8 Milliarden US-Dollar auf 103,5 Milliarden fast verdoppelt, während die Umsätze mit nicht-onkologischen Medikamenten um 19% zurückgingen.
In den USA kosteten mehr als die Hälfte der zwischen 2009 und 2013 neu zugelassenen Krebsmedikamente mehr als 100’000 US-Dollar pro Patient:in und Behandlungsjahr. Der Durchschnittspreis stieg von 1932 US-Dollar im Zeitraum 1995-1999 auf 14’950 im Zeitraum 2015-2019. Es wird erwartet, dass die Preise für Gentherapien noch höher liegen werden. Die ersten zugelassenen Therapien kosten bereits mehr als 2 Millionen Dollar für eine einmalige Injektion.
Die Pharmaunternehmen rechtfertigen die Preise mit den Kosten für Studien. Die Entwicklung eines neuen Medikaments kostet zwischen 90 Millionen und 2,6 Milliarden Dollar, wobei die Unternehmen das hohe Risiko eines Misserfolgs einkalkulieren müssen. Doch der Schwerpunkt ihrer Preisargumentation verlagert sich auf den Wert, den Medikamente für Patient:innen und die Gesellschaft haben. Schliesslich gibt es auch Faktoren wie die weniger werdenden Krankenhausaufenthalte.
Der CEO von Novartis erklärte 2019 gegenüber Reuters: «Was in der Diskussion oft untergeht, ist die bemerkenswerte Wirkung dieser Medikamente. Es sind echte Durchbrüche, die mit einer einzigen Infusion eines Medikaments erzielt werden und keine lebenslangen Therapien erfordern.»
Die Arzneimittelhersteller, die nicht verpflichtet sind, ihre Preisgestaltung offen zu legen, sind zurückhaltend, wenn es um Einzelheiten geht. «Roche äussert sich grundsätzlich nicht zu Preisen», erklärt das Unternehmen gegenüber swissinfo.ch. Es orientiere sich an der WHO-Definition einer fairen Preisgestaltung, die «ein Gleichgewicht zwischen der Erschwinglichkeit für die Patienten von heute und den Anreizen für Investitionen in Forschung und Entwicklung für die Patienten von morgen» vorsieht.
Organisationen wie die WHO, deren Mitgliedstaaten 2019 eine Resolution mit der Forderung nach mehr Transparenz verabschiedet haben, üben zwar Druck aus, doch mit wenig Wirkung.
Die Geheimniskrämerei der Konzerne hat auch den Zorn von Gesundheitsaktivist:innen wie Patrick Durisch auf sich gezogen, der bei der Schweizer NGO Public Eye arbeitet. «Woher soll man wissen, ob der Preis fair ist, wenn es keine Transparenz über die Entwicklungskosten eines Medikaments und den Gewinn für die Unternehmen gibt?», fragt er. Nach Schätzungen von Public Eye liegt die Gewinnspanne bei Krebsmedikamenten zwischen 40 und 90%.
Was auf dem Spiel steht
Der Wert dieser neuen, teuren Medikamente wird zu einem immer wichtigeren Thema für Regierungen und Versicherer, die schwierige Entscheidungen darüber treffen müssen, ob und wie viel sie für die Wirkstoffe bezahlen sollen. Einige Medikamente werden so schnell auf den Markt gebracht, dass es nur begrenzte klinische Nachweise für ihren Nutzen in Bezug auf Überleben und Lebensqualität gibt.
Die Regierungen wehren sich. Im Jahr 2019 lehnte Norwegen 22% der neuen Medikamente und Behandlungen ab, weil sie zu teuer waren. Es handelte sich vor allem um Medikamente gegen Krebs. Nach vergleichbaren Massnahmen in Grossbritannien haben auch die EU und Japan 2021 damit begonnen, die Kosteneffizienz neuer Arzneimittel selbst zu bewerten, was Unternehmen zu Preissenkungen gezwungen hat.
Einige Konzerne sind sich des Widerstands bewusst und schlagen neue Zahlungsmodelle vor, um die unmittelbare finanzielle Belastung zu verringern. In Italien hat sich Novartis beispielsweise bereit erklärt, die Anzahl Raten für die Bezahlung einer Kymriah-Behandlung zu erhöhen, wenn bestimmte Patientenergebnisse nicht erreicht werden.
Ärmere Länder haben jedoch kaum Einfluss auf die Preise. Auf Länder mit einem jährlichen Pro-Kopf-Einkommen von weniger als 30’000 Dollar entfallen nur 7,6% der weltweiten Ausgaben für Onkologie, während 76% der Ausgaben aus nur sieben Ländern stammen: den USA, Grossbritannien, vier europäischen Ländern und Japan.

Während die reichen Länder über Kymriah verhandeln, kämpft Kenia darum, die Patientenrechnungen für Trastuzumab zu bezahlen, eine Behandlung, die seit mehr als 20 Jahren auf dem Markt ist.
«Inzwischen haben wir die Möglichkeit, Immuntherapien zu erhalten», sagt Naftali Busakhala, ein Arzt, der das Krebsprogramm am Moi University Hospital in El Doret mit aufgebaut hat. «Das Problem sind die Kosten. Die Menschen können es sich schlicht nicht leisten.»
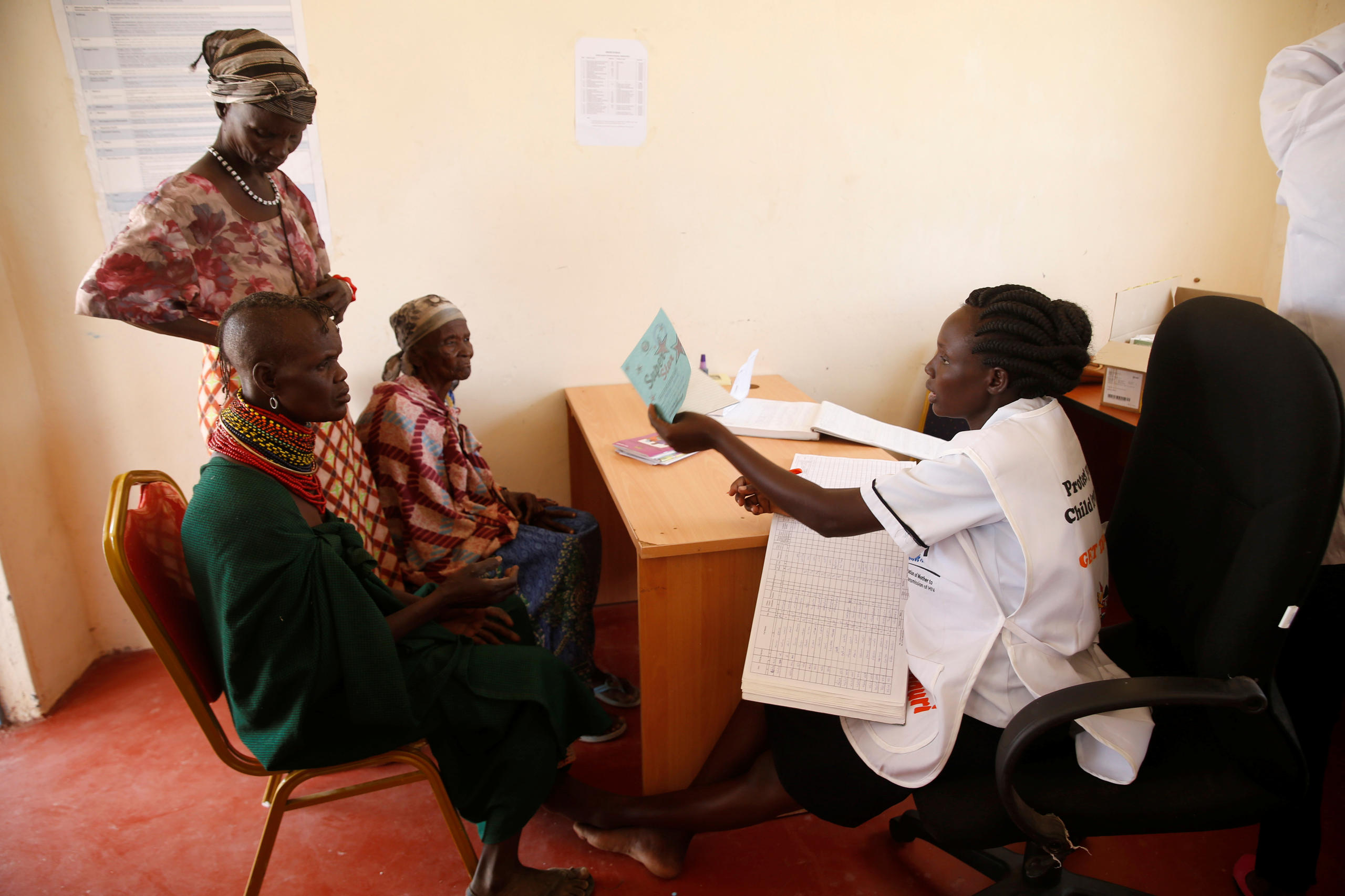
Mehr
Besserer Zugang zu teuren Medikamenten
Einige der Konzerne, darunter Roche und Novartis, haben sich verpflichtet, ihre innovativsten und teuersten Behandlungen auch in Ländern mit niedrigem und mittlerem Einkommen bezahlbar zu machen. «Grundsätzlich sind Innovationen bedeutungslos, wenn die Patienten keinen Zugang zu ihnen haben», sagt Jackie Wambua, Leiterin der Abteilung für Regierungsangelegenheiten im ostafrikanischen Büro von Roche.
Aber auch die Entwicklungsländer, die mit einer steigenden Zahl von Krebspatient:innen konfrontiert sind, wollen die modernsten Medikamente. «Wir müssen sie erschwinglicher machen. Nur so können die Krebspatienten überleben», konstatiert Mary Nyangasi, die Leiterin des Krebsbekämpfungsprogramms im kenianischen Gesundheitsministerium.
Ergänzende Recherchen von Mercy Murugi. Bildredaktion von Helen James. Editiert von Nerys Avery. Adaptiert ins Deutsche von Christoph Kummer.
Warum wir dieses Thema gewählt haben
Bei der Behandlung von Krebs und genetisch bedingten Krankheiten sind unglaubliche Fortschritte gemacht worden. Doch diese Innovationen erreichen nicht alle Patient:innen auf der Welt. Wir wollten wissen, warum das so ist und was getan wird, um sicherzustellen, dass alle Menschen Zugang zu potenziell lebensrettenden Behandlungen haben.
Unsere Quellen
Wir achten auf eine ausgewogene Berichterstattung. Das bedeutet, dass verschiedene Quellen und Standpunkte berücksichtigt werden. In diesem Fall haben wir globale Gesundheitsorganisationen mit Projekten in Kenia um Expertenvorschläge gebeten, mit den grössten Pharmaunternehmen in Basel und in Kenia gesprochen und mit einer lokalen Journalistin zusammengearbeitet, um Regierungsbeamte, Krankenhäuser und Patientenorganisationen ausfindig zu machen. Wir sind nach Kenia gereist, um uns aus erster Hand über das Thema zu informieren und unsere eigenen Beobachtungen zu den Problemen zu machen.
Mehr zu unserer Arbeitsweise erfahren Sie auch in den publizistischen Leitlinien.
Kontakt aufnehmen
Wenn Sie eine Frage zu diesem Thema haben oder eine Diskussion mit uns und anderen Leser:innen anstossen möchten, lassen Sie es uns per E-Mail wissen: english@swissinfo.ch.

In Übereinstimmung mit den JTI-Standards














Einen Überblick über die laufenden Debatten mit unseren Journalisten finden Sie hier. Machen Sie mit!
Wenn Sie eine Debatte über ein in diesem Artikel angesprochenes Thema beginnen oder sachliche Fehler melden möchten, senden Sie uns bitte eine E-Mail an german@swissinfo.ch