Diagnosi preimpianto: perché, per chi e come funziona?
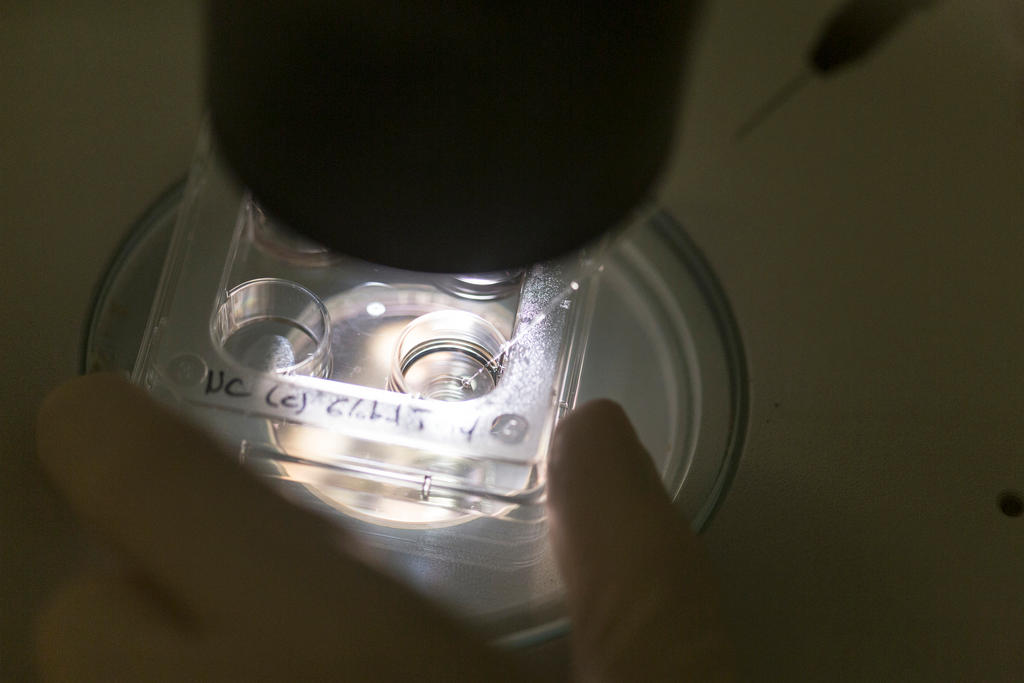
Quando la procreazione medicalmente assistita entra nell’arena politica, le discussioni etiche si fanno complesse e appassionate – come di dovere in una democrazia diretta. Ma qual è esattamente la procedura medica al centro del dibattito?
Il 5 giugno, il popolo svizzero voterà per la seconda volta, nell’arco di un anno, su un’autorizzazione della “diagnosi preimpianto” (DPI) applicata agli embrioni prodotti per la fecondazione in vitro. Obiettivo: scoprire anomalie genetiche prima che gli embrioni siano impiantati nell’utero della madre.
Contesto politico
Nel mese di giugno 2015, gli svizzeri hanno accettato una modifica dell’articolo 119 della Costituzione federale per autorizzare la DPI. Per determinare le condizioni specifiche di un utilizzo di questa tecnica è stata però necessaria una revisione della legge, elaborata dal parlamento. Gli oppositori alla DPI hanno utilizzato lo strumento del referendum per opporsi a questa nuova legge e sottoporla al voto popolare.
Il tema ha suscitato un dibattito etico e sociale particolarmente emotivo da una parte all’altra dello scacchiere politico.
I sostenitori della DPI affermano che questa pratica permetterebbe di ridurre il rischio di trasmissione di malattie genetiche. Sul fronte opposto, però, c’è chi rifiuta di negare il diritto alla vita alle persone colpite da simili patologie.
Altri temono inoltre la produzione di embrioni con l’unico scopo di fornire cellule staminali per curare un fratello o una sorella malati, oppure di creare “bebè su misura”.
Diagnosi versus screening
Quando si parla di test genetici su embrioni concepiti in vitro, è necessario fare una distinzione: da un lato vi è la DPI – o diagnosi preimpianto – e dall’altro lo screening genetico preimpiantatorio – PGS in inglese. Le due pratiche vengono spesso confuse, anche perché presentano diverse similitudini. Di fatto, la tecnologia è essenzialmente la stessa; la differenza sta nel tipo di paziente sottoposto a questi trattamenti.
La DPI è utilizzata quando sussiste un rischio conosciuto per i genitori di trasmettere una certa anomalia ai figli. È una tecnica medica utilizzata da una trentina d’anni. Nei paesi dove la DPI è autorizzata, le coppie che potrebbero avere un figlio in modo naturale ricorrono alla fecondazione in vitro per poter sottoporre l’embrione concepito fuori dall’utero a un test di depistaggio di una malattia genetica specifica, prima dell’impianto.
Il PGS è invece una tecnica più recente e più controversa, che consiste nel passare al setaccio il materiale genetico dell’embrione, senza mirare a un’anomalia specifica. Vengono contanti in particolare i cromosomi, sapendo che un embrione sano dovrebbe averne esattamente 46. La trisomia 21, conosciuta anche come sindrome di Down, è una delle anomalie che il PGS è in grado di scovare.
A partire dagli anni Novanta, il PGS è sempre più diffuso. Le donne che scelgono di avere un bambino per fecondazione in vitro, lo fanno spesso perché sono già in età avanzata, o perché hanno avuto gravidanze difficili o problemi di fertilità. In questo modo cercano di aumentare le opportunità di maternità, selezionando l’embrione “più sano” da un punto di vista cromosomico.
“Per quanto mi riguarda, stiamo ancora aspettando l’esito dei test realizzati su diversi campioni scelti a caso, per confermare che il PGS aumenta effettivamente le chance di successo. Ma ci sono cliniche che lo propongono per ogni embrione e per ogni tipo di paziente”, spiega Joyce Harper, professoressa di genetica umana all’University College di Londra e vicedirettrice del centro che si occupa della DPI.
Se sarà approvata dalla maggioranza del popolo svizzero, la legge sulla procreazione medicalmente assistita autorizzerà le due tecniche: la DPI e il PGS.
I test e il loro costo
Cosa è permesso oggi in Svizzera?
Oggi una coppia che vuole sottoporsi a test genetici preimpianto deve recarsi all’estero. L’alternativa è impiantare l’embrione, incominciare una gravidanza e ricorrere poi alla diagnosi prenatale, autorizzata fino alla 12esima settimana.
Per la fecondazione in vitro, è vietato produrre più di tre embrioni alla volta. Questi devono essere impiantati immediatamente nell’utero della madre, ciò che aumenta il rischio di gravidanze multiple, particolarmente rischiose. Se la revisione della legge sarà approvata dal popolo, il numero di embrioni prodotti in una sola volta sarà aumentato a 12 e potranno essere congelati. Per contro la creazione di embrioni per la raccolta di cellule staminali o per scegliere il sesso del figlio resterà vietata.
Nel caso della DPI, la procedura si svolge in due tappe: la biopsia dell’embrione e il test genetico.
La biopsia viene solitamente fatta al quinto giorno dello sviluppo embrionale. I medici prelevano qualche cellula che farebbe finalmente parte della placenta. La massa cellulare interiore, che crescerà per trasformarsi poi in feto, non sarà invece toccata.
Le cellule sono poi inviate al laboratorio per i test. La DPI può essere utilizzata per individuare centinaia di malattie genetiche, ma viene solitamente impiegata per le seguenti patologie: fibrosi cistica, malattia di Tay-Sachs, atrofia muscolare spinale, emofilia, anemia falciforme, distrofia muscolare di Duchenne e talassemia.
I costi dei test sono variabili, ma secondo le stime di Joyce Harper una DPI costa in media 2’700 franchi (senza contare il prezzo della fecondazione in vitro). In Svizzera l’assicurazione malattia di base non copre la fecondazione in vitro, ma rimborsa alcuni trattamenti ormonali. Per quanto concerne la DPI, per ora le coppie non hanno altra scelta che andare all’estero, a loro spese.
Tecnicamente, la biopsia e i test possono essere fatti in un giorno, anche se è considerato più efficace e vantaggioso realizzarli in serie. A volte è dunque necessario un mese di tempo, periodo durante il quale gli embrioni devono essere preservati. La modifica della legge svizzera, che autorizzerà di fatto il congelamento degli embrioni, è dunque un passo essenziale verso la pratica della DPI.
Semplice sulla carta, la DPI si rivela però spesso difficile per le coppie, poiché è intimamente legata alla fecondazione in vitro, una procedura lunga e rischiosa.
“È una prassi molto difficile per i pazienti, che lascia delle tracce. Se una coppia sceglie la diagnosi prenatale, la donna resta incinta in modo naturale. Bastano poi dieci minuti per fare un’amniocentesi. Tuttavia, il problema sorge dopo. Nel caso in cui il feto ha un’anomalia genetica, i genitori si trovano di fronte a una scelta difficile: portare a termine la gravidanza o interromperla”.
(Traduzione dall’inglese. Stefania Summermatter)

In conformità con gli standard di JTI
Altri sviluppi: SWI swissinfo.ch certificato dalla Journalism Trust Initiative












Potete trovare una panoramica delle discussioni in corso con i nostri giornalisti qui.
Se volete iniziare una discussione su un argomento sollevato in questo articolo o volete segnalare errori fattuali, inviateci un'e-mail all'indirizzo italian@swissinfo.ch.