谁能最先得到捐献器官?
由于瑞士实行“生前选择器官捐献”(‘opt-in’)规则,医生很难获知患者是否同意捐献其器官。与之相反的规则是假定每个人都是潜在的器官捐献者,这也是目前欧洲常见的规则。伦理学家对这种假定持反对态度。伦理上的观点与医疗决策时的严酷现实,这二者之间能否互相调和呢?
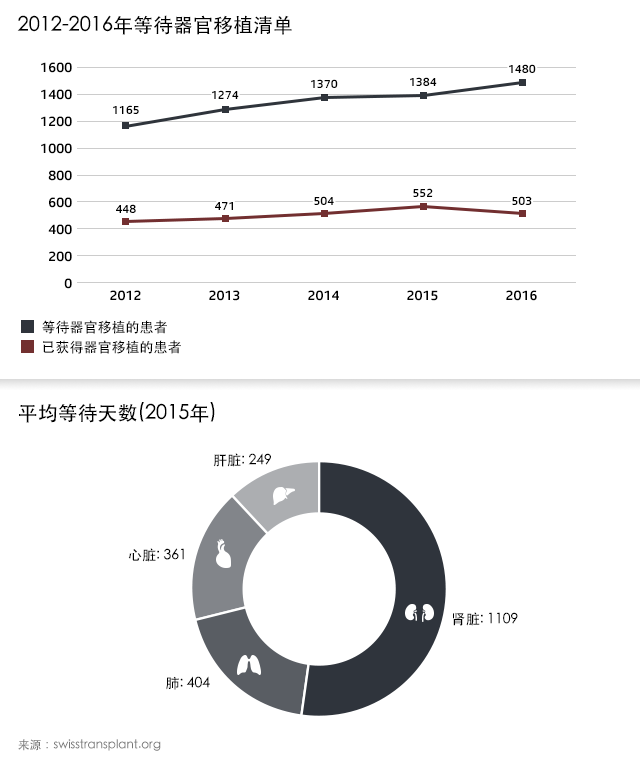
瑞士是世界上最富裕的国家之一,不像许多其他国家那样缺少医疗资源。然而,瑞士对于器官捐献的需求已经达到了历史最高峰。据支持器官捐献的非营利性组织Swisstransplant(多语)外部链接透露,在瑞士等待器官移植的名单上,平均每周都有两人在等候器官期间离世。
2016年,瑞士仅有111位处于脑死亡状态或是死于心脏骤停的器官捐献者。这一数字相当于每百万居民之中有13.3位器官捐献者,这使得瑞士在欧洲位列倒数第三。
捐献意愿
Swisstransplant的首席执行官Franz Immer告诉瑞士资讯swissinfo.ch,瑞士实行明确同意捐献(explicit consent)规则,也就是说医疗工作者需要在器官捐献之前获得捐献者或其近亲的许可,这一政策加剧了瑞士捐献器官的短缺状况。当决定权落在家庭成员身上时,大多数人会拒绝捐献亲人的器官,这通常仅仅因为他们不确定亲人自己的意愿。
Immer表示,“主要问题是我们不知道一位身在重症监护室的潜在器官捐献者的真实意愿,这导致瑞士拒绝器官捐献的比例达到60%,法国的拒绝比例是25%,所以说瑞士的拒绝捐献率非常高。”
在明确同意捐献这一模式下,瑞士政府作出决定,不设立正式的器官捐献登记卡,这不仅是因为建立和维护这样一个注册管理机构的成本过高,而且这样的机构可能会危及信息安全。没有正式的登记卡,这使得事情更加复杂化。
在明确同意捐献这一模式下,瑞士政府作出决定,不设立正式的器官捐献登记卡,这不仅是因为建立和维护这样一个注册管理机构的成本过高,而且这样的机构可能会危及信息安全。没有正式的登记卡,这使得事情更加复杂化。
2016年秋天,Swisstransplant与联邦卫生局(Federal Office of Public Health)在全国范围内发起活动,促使人们考虑成为器官捐献者,同时更重要的是,与他们的亲人讨论自己的意愿。
伦理异议
2013年,瑞士议会否决了建立“推定同意捐献”(‘presumed consent’)体系,这一体系会使得所有人都有可能在死后捐献器官,除非他们曾对此明确表示拒绝。这是目前在大多数欧洲国家实行的模式,法国也于今年1月1日开始采纳这一体系。
然而,瑞士国家生物医学伦理咨询委员会(The Swiss National Advisory Commission on Biomedical Ethics)一致反对这一动议。该委员会致力于向瑞士内阁、议会和公众宣传政策及澄清伦理问题,他们认为推定同意捐献体系将威胁到人民的权利。
该委员会在其声明(英)外部链接中表示,“推定同意捐献会危害个人权利,因为这可能会导致在没有获得必要的同意的情况下,器官遭到摘除。”
2015年,瑞士议会旧事重提,但提议再次遭到国民院(House of Representatives)的否决。但是争论可能尚未结束,Immer表示。
他在今年1月初接受瑞士法语报纸《晨报》(Le Matin)的采访(法)外部链接时说,“(器官捐献者的)数量实在太少了,所以表达捐献意愿的方式这一话题将会在2018年重新成为政治辩论的中心。”
生死抉择
去年,瑞士和英国的研究人员发现,在器官捐献公平性的问题上,国家生物医学伦理咨询委员会等机构中的专家们给出的建议,与其他人群的看法并不总是相符。
他们的研究结果发表在2016年6月的公共科学图书馆PLOS(英)外部链接上,研究人员针对在瑞士的1200位医生、医学学生及业外人士展开了调查,假定要在500名患者中分配100个捐助者提供的肾脏,要求他们评估不同方案的公平性。
业外人士倾向于认为,病情最为严重的患者拥有优先权,这样是最公平的;而大多数医生选择了预后标准,也就是根据患者移植肾脏后的存活几率来确定优先权,这样才最公平。业外人士和医生都倾向于同意基于其他因素,比如随机抽取或者支付医疗费用的意愿等来优先考虑器官受体,是“非常不公平”的。
但是,这些反馈与专业伦理学家的研究结果相悖。伦理学家的结论是“等待名单”和“病情轻重”原则都不是“道德上正当的”。他们倾向于选择一个带有随机抽取性质的系统,并优先考虑年轻患者。
上述研究论文的作者之一、苏黎世联邦理工学院的Pius Krütli(英、德)外部链接告诉瑞士资讯swissinfo.ch,“这是一种事实核查,我们将规范性伦理论证与我们在不同利益相关群体中观察到的结果两相对比。”
Krütli 总结道,在制定像管理器官捐献这样的医疗政策时,将各种群体,尤其是业外人士的意见纳入考量,应该是明智的做法。
但是对于那些在瑞士医院工作的人来说,当涉及到管理器官移植这种敏感问题时,无论是推定同意捐献体系还是明确同意捐献体系,都不是问题的核心所在。
苏黎世大学医院移植中心负责人Nicolas Müller表示,无论在哪种体系之下,征得近亲的同意可能都会在瑞士器官移植中发挥重要作用。
他说,“我认为医疗专业人士的感觉是,至少在瑞士,即使找到了捐献登记卡这样的书面同意证明,我们通常也会询问其近亲的意见。我们永远不会推翻(他们的决定)。”
“主要的问题还是拒绝捐献的比例,我认为瑞士应该拥有与奥地利或法国等国家相同的潜在捐献比例,但是(亲属们)并不确定死者的真正想法。”
瑞士的器官捐献
选择器官受体
目前在瑞士,“关于移植器官分配的规定”(多语)外部链接决定了谁能得到捐献的心脏、肺、肝脏、肾脏、胰腺及小肠等器官。具体规则因器官而异,但是总的来说,优先权是根据“病情”标准来决定的,例如说,优先考虑那些因得不到相应器官而健康受到最大威胁的患者。第二级优先权是基于“预后”标准,或者说是优先考虑那些接受器官移植后,预期得到最好医疗效果的患者。如果两位患者拥有相同水平的病情和预后评估,那么就会根据他们在等待名单上的先后顺序作出决定。
行医资质
瑞士全国有六家医院获得了联邦卫生局的授权,可以进行某些类型的器官移植,这六家医院包括:日内瓦大学医院、洛桑大学医院、伯尔尼大学医院、巴塞尔大学医院、苏黎世大学医院以及圣加仑州立医院。
器官捐献者有三类,分别为活体捐献者,以及因心脏骤停或脑死亡而离世的捐献者。在循环系统衰竭或脑死亡后捐献器官的情况下,在器官摘除之前,必须有两位独立于器官捐献团队的医学专家确定死亡原因。
活体捐献者无论是将器官直接捐献给朋友或家人等熟人,还是匿名捐献给素不相识的人,都必须首先完成医学测试和心理测试。在瑞士,活体器官捐献过程的费用由受捐者的健康保险支付。
成为捐献者
在瑞士,如果有意选择成为器官捐献者,可以申请获得传统的纸质器官捐献卡(多语)外部链接,或者通过下载应用程序生成电子捐献卡(多语)外部链接,某些瑞士医院可以通过电子识别技术(EID)识别相应信息。
您曾经或计划与自己的家人讨论器官捐献的问题吗?请在下面与我们分享您的评论!
(翻译:樊桦)

符合JTI标准












您可以在这里找到读者与我们记者团队正在讨论交流的话题。
请加入我们!如果您想就本文涉及的话题展开新的讨论,或者想向我们反映您发现的事实错误,请发邮件给我们:chinese@swissinfo.ch。